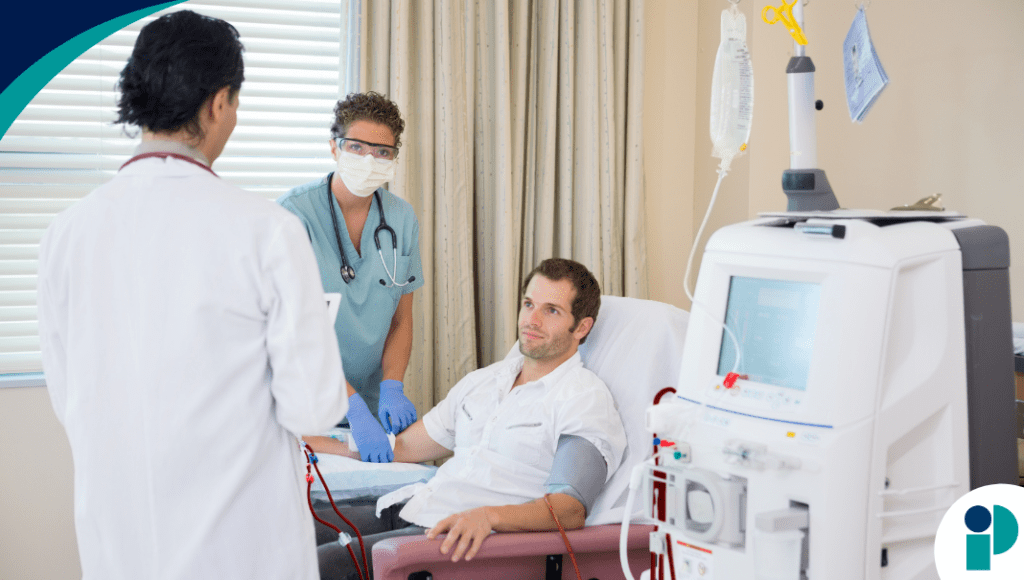
Cada 12 de marzo se promueve en todo el mundo la concientización sobre la salud renal. En este contexto, la enfermedad renal crónica (ERC) continúa siendo uno de los principales desafíos de salud pública, pero los avances terapéuticos de los últimos años están comenzando a modificar la forma en que entendemos y tratamos esta enfermedad.
Hacia finales del siglo XX, la ERC fue reconocida como un problema sanitario de gran magnitud y muchos países la incorporaron dentro de sus estrategias para enfrentar las enfermedades crónicas no transmisibles. Durante décadas, se consideró esencialmente una enfermedad progresiva cuyo desenlace final era la diálisis o el trasplante renal.
Sin embargo, los grandes estudios epidemiológicos cambiaron esa perspectiva. Estas investigaciones mostraron que la mayoría de los pacientes con enfermedad renal crónica no llega a requerir diálisis, sino que fallece antes debido a complicaciones cardiovasculares. Esto llevó a replantear el concepto de la enfermedad: la ERC dejó de entenderse únicamente como un trastorno renal progresivo y comenzó a considerarse también un importante amplificador del riesgo cardiovascular.
De hecho, incluso reducciones moderadas del filtrado glomerular se han asociado con aumentos significativos en la mortalidad cardiovascular, hospitalizaciones y eventos cardiovasculares mayores. Como resultado, el enfoque clínico empezó a ampliarse desde la simple preservación de la función renal hacia una estrategia más integral centrada en la protección del eje cardiorrenometabólico.
Del tratamiento tradicional a nuevas terapias protectoras
Durante muchos años, el bloqueo del sistema renina-angiotensina-aldosterona (SRAA) fue la principal estrategia farmacológica capaz de modificar parcialmente la progresión de la enfermedad renal. Los inhibidores de la enzima convertidora de angiotensina (IECA) y los antagonistas del receptor de angiotensina II (ARA II) demostraron reducir la proteinuria y ralentizar la progresión de la nefropatía diabética y de otras formas de enfermedad renal.
Estudios clínicos como RENAAL e IDNT consolidaron el papel de estos fármacos en pacientes con diabetes tipo 2 y nefropatía establecida. Sin embargo, aunque permitían retrasar la progresión de la enfermedad, muchos pacientes continuaban evolucionando hacia estadios avanzados y el riesgo cardiovascular residual seguía siendo elevado.
En los últimos años, el panorama terapéutico ha cambiado con la aparición de nuevas clases farmacológicas con efectos cardiorenales. Entre ellas destacan los inhibidores del cotransportador sodio-glucosa tipo 2 (iSGLT2). Aunque inicialmente fueron desarrollados como medicamentos para el tratamiento de la diabetes tipo 2, estudios posteriores demostraron que también tienen beneficios significativos en la protección renal.
Más recientemente, el ensayo EMPA-KIDNEY confirmó estos beneficios en una población aún más amplia de pacientes, consolidando el papel de los iSGLT2 como una de las intervenciones más eficaces para modificar el curso de la enfermedad renal crónica.
La acumulación de estas evidencias ha impulsado un cambio conceptual en el manejo contemporáneo de la ERC. Las guías clínicas más recientes recomiendan un enfoque terapéutico integrado que combine diferentes intervenciones dirigidas a múltiples mecanismos fisiopatológicos de la enfermedad.
En definitiva, la enfermedad renal crónica está experimentando una transformación importante. Durante años, las opciones terapéuticas disponibles apenas permitían retrasar una progresión considerada casi inevitable. Hoy, con la incorporación de nuevas terapias con beneficios cardiorrenales, el curso clínico de la enfermedad comienza a ser modificable. Y frente a este cambio de paradigma, la conclusión es clara: cuanto antes se intervenga, mejor.