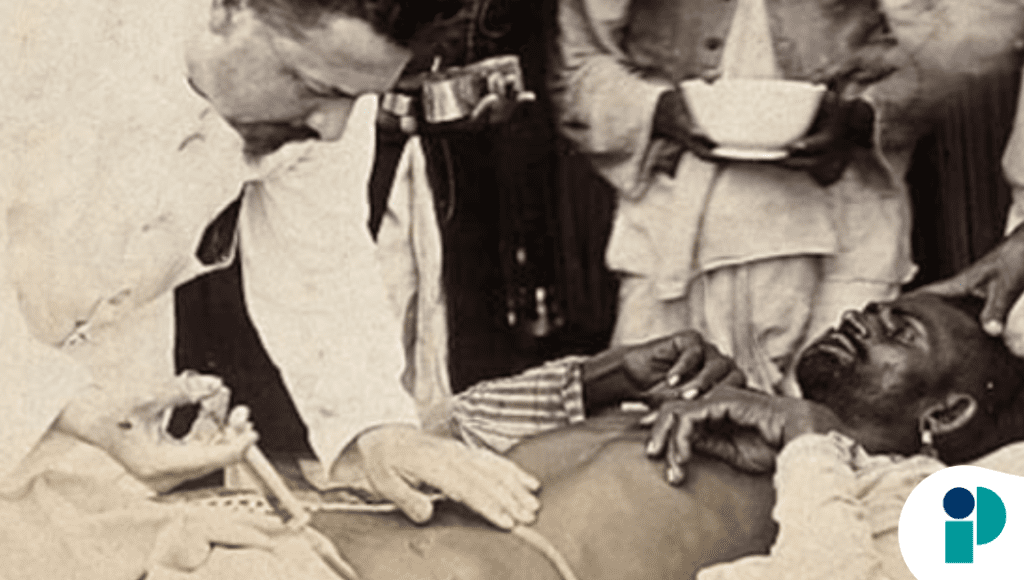
La epidemia de peste bubónica registrada en San Juan en 1912 evidenció cómo la interacción entre urbanización acelerada, degradación ambiental y desigualdad social puede configurar escenarios críticos en salud pública.
El brote, reconocido oficialmente el 19 de junio de ese año, tuvo su epicentro en Puerta de Tierra, un sector caracterizado por hacinamiento, condiciones sanitarias precarias y exposición constante a focos de contaminación, lo que facilitó la propagación de la enfermedad.
La peste bubónica, causada por Yersinia pestis, es una infección bacteriana transmitida por la picadura de pulgas de roedores, con una letalidad que puede alcanzar hasta 60–65 % en ausencia de tratamiento antibiótico, y cuyo signo clínico distintivo son los “bubones”, adenopatías inflamatorias dolorosas.
En este contexto, la epidemia no solo respondió a factores microbiológicos, sino también a determinantes estructurales. La denominada “penalización urbana” se manifestó claramente, con condiciones de vivienda insalubres, acumulación de desechos y deficiente saneamiento que favorecieron la proliferación de vectores.
A ello se sumó el incremento del tráfico marítimo internacional a finales del siglo XIX, que facilitó la introducción del patógeno en el Caribe. La rápida urbanización sin planificación y la migración desde zonas rurales consolidaron un entorno de alta vulnerabilidad epidemiológica, donde factores ambientales y sociales amplificaron el riesgo de transmisión.
La respuesta institucional combinó avances científicos con limitaciones en la comunicación de riesgo. Aunque inicialmente las autoridades minimizaron la situación, la confirmación bacteriológica temprana permitió activar una respuesta sanitaria estructurada, apoyada por el Servicio de Salud Pública de Estados Unidos y el Departamento de Sanidad local.
Se implementaron medidas intensivas de control vectorial, saneamiento urbano y regulación estructural, incluyendo la eliminación masiva de roedores, modificaciones en edificaciones para prevenir infestaciones y normativas sobre almacenamiento de alimentos y manejo de residuos. Estas intervenciones representaron uno de los primeros esfuerzos sistemáticos de control ambiental en la Isla, con impacto directo en la infraestructura urbana.
No obstante, el impacto social de estas medidas fue desigual. Las intervenciones sanitarias, aunque efectivas desde el punto de vista epidemiológico, afectaron de manera desproporcionada a poblaciones vulnerables, particularmente en sectores empobrecidos donde se ejecutaron desalojos y destrucción selectiva de viviendas.
En paralelo, la epidemia evidenció tensiones entre conocimiento científico, percepción pública y toma de decisiones, en un contexto donde coexistían teorías modernas de transmisión vectorial con interpretaciones más tradicionales.
La epidemia de 1912, que se extendió hasta septiembre con 55 casos y una letalidad cercana al 65 %, no fue un evento aislado. En 1921 se registró un segundo brote en Puerto Rico, con 33 casos distribuidos en varios municipios y una mortalidad del 61 %.
Ambas epidemias consolidaron la importancia del control de vectores, la vigilancia epidemiológica y la infraestructura sanitaria, marcando un precedente en la organización de los servicios de salud pública en la Isla.
Tras estos eventos, se fortalecieron las capacidades diagnósticas y de monitoreo, contribuyendo a que la enfermedad no volviera a presentarse en el territorio.