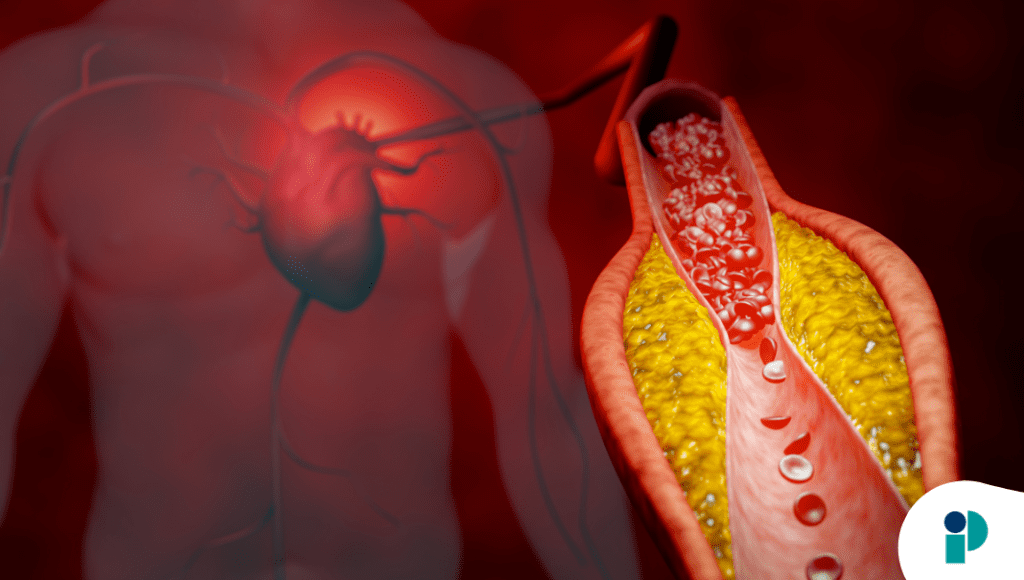
Una guía práctica y actualizada para el manejo de la dislipidemia en 2026 pone en evidencia una realidad persistente: la elevación del colesterol LDL continúa siendo uno de los principales factores de riesgo modificables para la enfermedad cardiovascular aterosclerótica (ECVA), pero una proporción significativa de pacientes, incluidos aquellos de alto y muy alto riesgo, no alcanza los objetivos terapéuticos recomendados.
El documento, alineado con la Actualización Focalizada 2025 de las Guías de la Sociedad Europea de Cardiología y la Sociedad Europea de Aterosclerosis (ESC/EAS), señala que esta brecha entre las recomendaciones y la práctica clínica explica parte importante de la carga residual de infartos, accidentes cerebrovasculares y muerte cardiovascular.
Una brecha persistente en la práctica clínica
Aunque la prevalencia de dislipidemia es elevada en todas las regiones, la guía destaca que incluso en prevención secundaria solo una minoría de pacientes logra los niveles objetivo de LDL-C. La evidencia reciente apunta a dos causas principales: la falta de intensificación temprana del tratamiento y el uso insuficiente de terapia farmacológica combinada.
Más allá del LDL-C
La nueva guía amplía el enfoque tradicional y resalta otros parámetros lipídicos con relevancia clínica:
- Apolipoproteína B (ApoB): refleja el número total de partículas aterogénicas y predice mejor el riesgo cuando existe discordancia entre LDL-C y carga real de partículas, como en diabetes, obesidad o hipertrigliceridemia.
- Colesterol remanente y triglicéridos: contribuyen al riesgo residual aun con LDL-C controlado; triglicéridos mayores de 500 mg/dL aumentan el riesgo de pancreatitis.
- HDL-C: un HDL bajo es marcador de riesgo, pero elevarlo farmacológicamente sin reducir ApoB no disminuye eventos.
- Lipoproteína(a) [Lp(a)]: de fuerte base genética, asociada a enfermedad cardiovascular, estenosis aórtica y mayor mortalidad. La recomendación es medirla al menos una vez en la vida.
Diagnóstico y estratificación del riesgo
La guía respalda el uso de perfiles lipídicos completos, incluso con muestras no en ayuno, y desaconseja la fórmula de Friedewald cuando los triglicéridos superan los 400 mg/dL. Para estimar riesgo cardiovascular, recomienda herramientas como SCORE2 y SCORE2-OP, mientras que pacientes con enfermedad cardiovascular establecida, enfermedad renal crónica significativa, diabetes con daño de órgano o hipercolesterolemia familiar deben considerarse automáticamente de alto o muy alto riesgo.
Los objetivos de LDL-C se mantienen estrictos:
- Riesgo extremo: <40 mg/dL
- Muy alto: <55 mg/dL y reducción ≥50%
- Alto: <70 mg/dL
- Moderado: <100 mg/dL
Asimismo, uno de los mensajes centrales del documento es el concepto de “carga de colesterol a lo largo de la vida”: cuanto antes se reduzca el LDL-C, mayor será el beneficio absoluto a largo plazo. No existe un nivel “seguro” universal; más bajo y más temprano es mejor, sin evidencia de daño por niveles muy bajos de LDL-C.
En este contexto, la guía enfatiza el inicio temprano de terapia combinada potente, especialmente tras un síndrome coronario agudo, bajo el principio de “strike early and strong”.
Tratamiento: del estilo de vida a la innovación
El estilo de vida sigue siendo la base del manejo —dieta mediterránea o DASH, ejercicio, control del peso y abandono del tabaco—, mientras que los suplementos no cuentan con evidencia de reducción de eventos.
En farmacoterapia, las estatinas de alta potencia continúan como primera línea, seguidas por combinaciones con ezetimibe, ácido bempedoico o inhibidores de PCSK9 e inclisiran, que permiten reducciones profundas y sostenidas del LDL-C.
La guía destaca terapias emergentes, especialmente para Lp(a), como siRNA y oligonucleótidos antisentido, con reducciones superiores al 80%, cuyos resultados de fase III se esperan en los próximos años. También se exploran nuevas opciones como inhibidores de CETP y, a más largo plazo, la edición génica.
El documento concluye que la dislipidemia requiere un abordaje integral y personalizado, que no se limite al LDL-C. Considerar ApoB, colesterol remanente y Lp(a), alcanzar objetivos estrictos de forma temprana y escalar el tratamiento sin demoras en pacientes de alto riesgo son las estrategias más efectivas para reducir eventos cardiovasculares y la mortalidad asociada.