En el marco del mes del cáncer cervical, el destacado Dr. Edgardo Rodríguez Vallecillo, dermatólogo, nos compartió los aspectos claves que un paciente debe tomar en cuenta cuando se trata de lesiones de piel asociadas al Virus de Papiloma Humano (VPH).
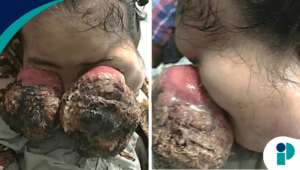
En primer lugar, el Dr. Valecillo mencionó que en los casos más comunes, los subtipos 6 y 11 del VPH causan verrugas genitales, que son generalmente pequeñas y del color de la piel. “Estas verrugas, aunque en su mayoría son indoloras, pueden generar picazón o molestias en ciertas áreas. En algunos casos, las verrugas pueden aparecer cerca del área anal y dificultar la higiene personal”, explicó.
El dermatólogo subrayó la importancia de la vigilancia constante, ya que el VPH puede reactivarse, especialmente en personas con sistemas inmunológicos debilitados, como aquellos que han recibido trasplantes de órganos o que están recibiendo tratamiento de quimioterapia.
“No existe una cura para el VPH, pero el virus puede entrar en una fase latente gracias a la intervención médica y el sistema inmune del paciente. En cuanto al tratamiento, los pacientes pueden optar por terapias caseras con medicamentos recetados o tratamientos en consulta médica, como la aplicación de nitrógeno líquido, que congela las lesiones. Este proceso, aunque efectivo, puede requerir tratamientos periódicos, ya que el virus puede reaparecer”, recalcó.
El especialista enfatizó en que la prevención es el pilar más importante en la lucha contra el VPH, y la vacuna es una herramienta fundamental. “Esta vacuna, aprobada por la FDA, está recomendada para niños y adolescentes, idealmente entre los 9 y 15 años, ya que en esta etapa la respuesta inmunológica es más efectiva. La vacuna se puede administrar hasta los 45 años en casos específicos, pero es importante señalar que, en Puerto Rico, los seguros médicos solo cubren la vacuna hasta los 26 años”, dijo.
Además de la vacunación, el Dr. Rodríguez resalta la importancia de las prácticas sexuales responsables, como la reducción de parejas sexuales y el uso de preservativos, para disminuir el riesgo de transmisión del VPH y otras infecciones de transmisión sexual.
Uno de los principales desafíos es la falta de una prueba de sangre para detectar el VPH. “Las personas que mantienen relaciones sexuales sin estar vacunadas no tienen forma de saber si su pareja está infectada, lo que hace aún más importante la prevención y las prácticas de salud sexual seguras”, sentenció.
Resaltó además que el tratamiento y manejo del VPH involucra un enfoque multidisciplinario. “Los dermatólogos juegan un papel clave en el tratamiento de las lesiones externas, mientras que los ginecólogos, otorrinolaringólogos y cirujanos colorrectales pueden ser necesarios dependiendo de la localización del virus”, finalizó.