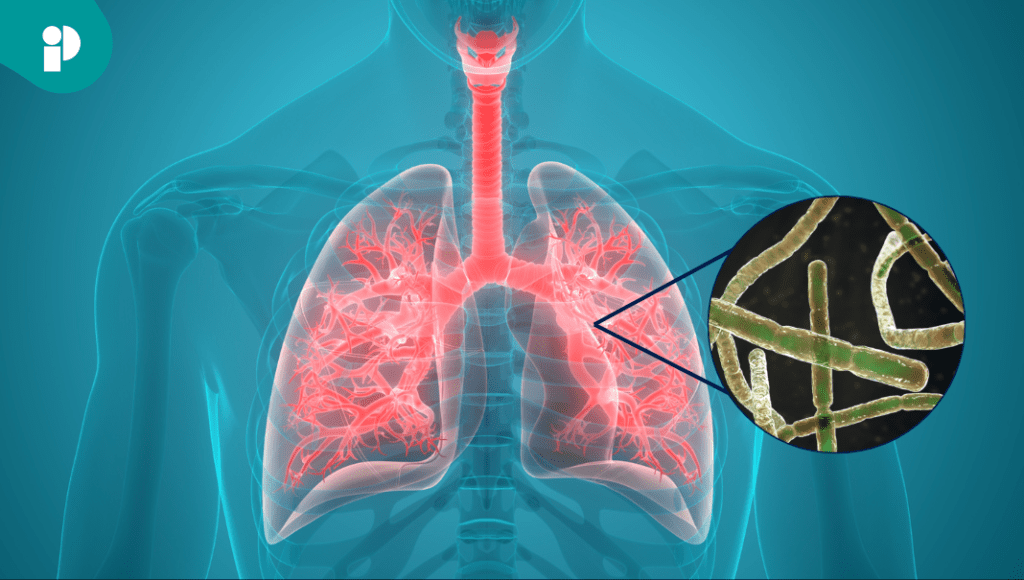
La nocardiosis pulmonar, una infección poco común pero potencialmente mortal, puede convertirse en una amenaza silenciosa en pacientes inmunocomprometidos, especialmente en aquellos con trasplantes de órganos sólidos.
Así lo evidencia un reciente reporte de caso clínico desarrollado por médicos del VA Caribbean Healthcare System en San Juan, Puerto Rico, en el que se documenta el complejo diagnóstico de esta infección en un hombre trasplantado de hígado, que no cumplía adecuadamente con su régimen profiláctico.
Un paciente con múltiples factores de riesgo
El paciente, un hombre de 68 años, tenía antecedentes de trasplante hepático por cirrosis secundaria a NASH, además de enfermedad renal crónica estadio IV, diabetes tipo 2 e hipertensión, entre otras comorbilidades. Mantenía una terapia inmunosupresora crónica con tacrolimus, micofenolato mofetil y prednisona, y recibía atovacuona como profilaxis alternativa ante la imposibilidad de tomar TMP-SMX, el tratamiento estándar para prevenir infecciones oportunistas como la Pneumocystis jirovecii pneumonia (PJP).
Ingresó al servicio de urgencias con síntomas inespecíficos: fiebre, tos seca, fatiga, diarrea y escalofríos. Su cuadro clínico se acompañaba de signos de disfunción renal severa, anemia y desequilibrio electrolítico. Las imágenes iniciales mostraban opacidades pulmonares multifocales, lo que motivó su ingreso a cuidados intensivos con sospecha de neumonía grave.
Diagnóstico y abordaje especializado
Dada su condición de alto riesgo y su incumplimiento terapéutico, se inició un abordaje agresivo con antibióticos de amplio espectro y se solicitaron estudios para múltiples infecciones oportunistas, todos inicialmente negativos. Sin embargo, una broncoscopia con cepillado broncoalveolar permitió identificar estructuras compatibles con Nocardia spp. mediante tinción de Fite, aunque el cultivo no logró confirmar el hallazgo.
El diagnóstico de nocardiosis pulmonar en este caso fue crítico, ya que el tratamiento oportuno con antibióticos específicos como linezolid, imipenem y amikacina permitió una evolución clínica favorable. Además, una resonancia magnética cerebral descartó la diseminación al sistema nervioso central, una complicación frecuente en este tipo de infecciones.
Un llamado a la vigilancia clínica
La nocardiosis afecta predominantemente a pacientes con sistemas inmunitarios debilitados, y su diagnóstico suele ser difícil debido a una presentación clínica poco específica. Este caso subraya la importancia de:
- Mantener un alto índice de sospecha clínica en pacientes trasplantados o inmunosuprimidos.
- Evaluar adecuadamente los esquemas de profilaxis antimicrobiana, ya que fármacos como la atovacuona no protegen contra Nocardia.
- Realizar pruebas diagnósticas avanzadas, como broncoscopia y resonancia cerebral, en casos de infección pulmonar inexplicada.
- Considerar la posibilidad de infecciones mixtas u oportunistas en pacientes con rechazo de injerto reciente o pobre adherencia al tratamiento.
Este caso clínico no solo aporta información valiosa a la literatura médica, sino que también actúa como un recordatorio de la vigilancia constante que se requiere en el manejo de pacientes inmunocomprometidos, especialmente en entornos hospitalarios de alta complejidad.